
|
|
RESUMO DA AULA, CRIBS
Anestesiologia e reanimação. Terapia de infusão (notas de aula)
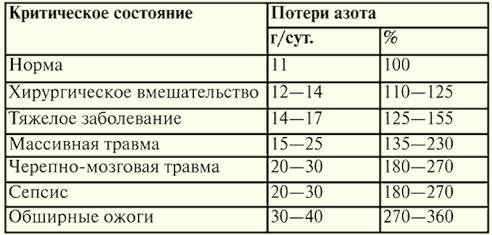
Diretório / Notas de aula, folhas de dicas Índice (expandir) Palestra nº 16. Terapia de infusão A terapia de infusão é uma injeção de gotejamento ou infusão intravenosa ou sob a pele de drogas e fluidos biológicos para normalizar o equilíbrio hidroeletrolítico e ácido-base do corpo, bem como para diurese forçada (em combinação com diuréticos). Indicações para terapia de infusão: todos os tipos de choque, perda de sangue, hipovolemia, perda de líquidos, eletrólitos e proteínas como resultado de vômitos indomáveis, diarréia intensa, recusa em ingerir líquidos, queimaduras, doença renal; violações do conteúdo de íons básicos (sódio, potássio, cloro, etc.), acidose, alcalose e envenenamento. Os principais sinais de desidratação do corpo: retração dos globos oculares nas órbitas, córnea opaca, pele seca e inelástica, palpitações características, oligúria, a urina fica concentrada e amarela escura, o estado geral é deprimido. As contra-indicações à terapia de infusão são insuficiência cardiovascular aguda, edema pulmonar e anúria. As soluções cristalóides são capazes de compensar a deficiência de água e eletrólitos. Aplicar solução de cloreto de sódio 0,85%, soluções de Ringer e Ringer-Locke, solução de cloreto de sódio 5%, soluções de glicose 5-40% e outras soluções. Eles são administrados por via intravenosa e subcutânea, por jato (com desidratação grave) e gotejamento, em um volume de 10-50 ml/kg ou mais. Essas soluções não causam complicações, exceto por overdose. Os objetivos da terapia de infusão são: restauração do CBC, eliminação da hipovolemia, garantia do débito cardíaco adequado, manutenção e restauração da osmolaridade plasmática normal, garantia da microcirculação adequada, prevenção da agregação das células sanguíneas, normalização da função de transporte de oxigênio do sangue. Soluções coloidais são soluções de substâncias macromoleculares. Eles contribuem para a retenção de líquido no leito vascular. Hemodez, poliglucina, reopoliglicucina, reogluman são usados. Com sua introdução, são possíveis complicações, que se manifestam na forma de uma reação alérgica ou pirogênica. Vias de administração - por via intravenosa, menos frequentemente por via subcutânea e gotejamento. A dose diária não excede 30-40 ml/kg. Eles têm uma qualidade desintoxicante. Como fonte de nutrição parenteral, são utilizados em caso de recusa prolongada de alimentação ou incapacidade de alimentação por via oral. São utilizadas hidrolisinas de sangue e caseína (alvezin-neo, poliamina, lipofundina, etc.). Eles contêm aminoácidos, lipídios e glicose. Às vezes, há uma reação alérgica à introdução. Taxa e volume de infusão. Todas as infusões em termos de taxa de infusão volumétrica podem ser divididas em duas categorias: requerem e não requerem correção rápida da deficiência de CBC. O principal problema pode ser pacientes que precisam de eliminação rápida da hipovolemia. ou seja, a velocidade de infusão e seu volume devem garantir o desempenho do coração para suprir adequadamente a perfusão regional de órgãos e tecidos sem centralização significativa da circulação sanguínea. Em pacientes com um coração inicialmente saudável, três pontos de referência clínicos são mais informativos: PA média > 60 mm Hg. Arte.; pressão venosa central - PVC > 2 cm de água. Arte.; diurese 50 ml/h. Em casos duvidosos, é realizado um teste com carga em volume: 15-20 ml de uma solução cristalóide são derramados durante 400-500 minutos e a dinâmica da PVC e da diurese são observadas. Um aumento significativo da PVC sem aumento da diurese pode indicar insuficiência cardíaca, o que sugere a necessidade de métodos mais complexos e informativos para avaliação hemodinâmica. Manter ambos os valores baixos sugere hipovolemia, então uma alta taxa de infusão é mantida com repetidas avaliações passo a passo. Um aumento na diurese indica oligúria pré-renal (hipoperfusão dos rins de origem hipovolêmica). A terapia de infusão em pacientes com insuficiência circulatória requer um conhecimento claro da hemodinâmica, monitoramento de monitoramento amplo e especial. Os dextranos são substitutos do plasma coloidal, o que os torna altamente eficazes na rápida recuperação do CBC. Os dextranos têm propriedades protetoras específicas contra doenças isquêmicas e reperfusão, cujo risco está sempre presente durante grandes intervenções cirúrgicas. Os aspectos negativos dos dextranos incluem o risco de sangramento devido à desagregação plaquetária (especialmente característica da reopoliglucina), quando se torna necessário o uso de doses significativas do medicamento (> 20 ml / kg), e uma alteração temporária nas propriedades antigênicas do sangue. Os dextranos são perigosos por causa de sua capacidade de causar uma "queimadura" do epitélio dos túbulos dos rins e, portanto, são contra-indicados na isquemia renal e insuficiência renal. Eles geralmente causam reações anafiláticas, que podem ser bastante graves. De particular interesse é uma solução de albumina humana, pois é um colóide natural de um substituto do plasma. Em muitas condições críticas acompanhadas de danos ao endotélio (principalmente em todos os tipos de doenças inflamatórias sistêmicas), a albumina é capaz de passar para o espaço intercelular do leito extravascular, atraindo água e piorando o edema do tecido intersticial, principalmente os pulmões. O plasma fresco congelado é um produto retirado de um único doador. O FFP é separado do sangue total e congelado imediatamente dentro de 6 horas após a amostragem de sangue. Armazenado a 30°C em sacos plásticos por 1 ano. Dada a labilidade dos fatores de coagulação, o FFP deve ser infundido nas primeiras 2 horas após o descongelamento rápido a 37°C. A transfusão de plasma fresco congelado (PFC) oferece alto risco de contrair infecções perigosas, como HIV, hepatite B e C, etc. A frequência de reações anafiláticas e pirogênicas durante a transfusão de PFC é muito alta, portanto, a compatibilidade de acordo com o sistema ABO deve ser levado em consideração. E para mulheres jovens, a compatibilidade Rh deve ser considerada. Atualmente, a única indicação absoluta para o uso de PFF é a prevenção e tratamento do sangramento coagulopatia. A FFP desempenha duas funções importantes ao mesmo tempo - hemostática e manutenção da pressão oncótica. FFP também é transfundido com hipocoagulação, com overdose de anticoagulantes indiretos, com plasmaférese terapêutica, com CID aguda e com doenças hereditárias associadas à deficiência de fatores de coagulação sanguínea. Os indicadores de terapia adequada são uma consciência clara do paciente, pele quente, hemodinâmica estável, ausência de taquicardia grave e falta de ar, diurese suficiente - dentro de 30-40 ml/h. 1. Transfusão de sangue Complicações da transfusão de sangue: distúrbios pós-transfusão do sistema de coagulação do sangue, reações pirogênicas graves com presença de síndrome hipertérmica e descompensação cardiovascular, reações anafiláticas, hemólise eritrocitária, insuficiência renal aguda, etc. A base da maioria das complicações é a reação de rejeição pelo corpo de tecido estranho. Não há indicações para transfusão de sangue total enlatado, pois o risco de reações e complicações pós-transfusionais é significativo, mas o mais perigoso é o alto risco de infecção do receptor. Em caso de perda aguda de sangue durante a intervenção cirúrgica e reposição adequada da deficiência de CBC, mesmo uma diminuição acentuada da hemoglobina e do hematócrito não ameaça a vida do paciente, pois o consumo de oxigênio sob anestesia é significativamente reduzido, a oxigenação adicional é aceitável, a hemodiluição ajuda prevenir a ocorrência de microtrombose e mobilização de eritrócitos do depósito, aumentar a velocidade do fluxo sanguíneo e etc. As "reservas" de glóbulos vermelhos que uma pessoa possui por natureza excedem significativamente as necessidades reais, especialmente em estado de repouso, em que paciente está neste momento. Recomendações para prescrição de transfusão de sangue e eritrócitos de doadores durante a cirurgia. 1. A transfusão da massa eritrocitária é realizada após a restauração do CBC. 2. Na presença de patologia concomitante grave, que pode levar à morte (por exemplo, anemia grave é mal tolerada na doença coronariana grave). 3. Na presença dos seguintes indicadores de sangue vermelho do paciente: 70-80 g / l para hemoglobina e 25% para hematócrito, e o número de glóbulos vermelhos é de 2,5 milhões. As indicações para hemotransfusão são: sangramento e correção da hemostasia. Tipos de eritrócitos: sangue total, massa eritrocitária, EMOLT (massa eritrocitária separada de leucócitos, plaquetas com soro fisiológico). O sangue é administrado por via intravenosa por gotejamento, usando um sistema descartável na taxa de 60-100 gotas por minuto, em um volume de 30-50 ml/kg. Antes da transfusão de sangue, é necessário determinar o grupo sanguíneo e o fator Rh do receptor e do doador, realizar um teste de compatibilidade e um teste biológico de compatibilidade é realizado à beira do leito do paciente. Quando ocorre uma reação anafilática, a transfusão é interrompida e começam as medidas para eliminar o choque. O concentrado de plaquetas padrão é uma suspensão de plaquetas centrifugadas duas vezes. A contagem mínima de plaquetas é 0,5 x 1012 por litro, leucócitos - 0,2 x 109 por litro. As características hemostáticas e a sobrevivência são mais pronunciadas nas próximas 12-24 horas de preparação, mas o medicamento pode ser usado dentro de 3-5 dias a partir do momento da coleta de sangue. O concentrado de plaquetas é usado para trombocitopenia (leucemia, aplasia da medula óssea), trombopatia com síndrome hemorrágica. 2. Nutrição parenteral Em doenças graves acompanhadas de graves distúrbios da homeostase, é necessário fornecer ao corpo energia e material plástico. Portanto, quando a nutrição pela boca está prejudicada ou completamente impossível por qualquer motivo, é necessário transferir o paciente para nutrição parenteral. Em condições críticas de várias etiologias, as alterações mais significativas ocorrem no metabolismo das proteínas - observa-se intensa proteólise, especialmente nos músculos estriados. Dependendo da gravidade do processo em curso, as proteínas do corpo são catabolizadas na quantidade de 75-150 g por dia (as perdas diárias de proteína são mostradas na Tabela 11). Isso leva a uma deficiência de aminoácidos essenciais, que são utilizados como fonte de energia no processo de gliconeogênese, resultando em um balanço negativo de nitrogênio. Tabela 11 Perda diária de proteína em condições críticas
A perda de nitrogênio leva a uma diminuição do peso corporal, pois: 1 g de nitrogênio \u6,25d 25 g de proteína (aminoácidos) \uXNUMXd XNUMX g de tecido muscular. Dentro de um dia do início de uma condição crítica, sem terapia adequada com a introdução de uma quantidade suficiente de nutrientes essenciais, suas próprias reservas de carboidratos se esgotam e o corpo recebe energia de proteínas e gorduras. A este respeito, são realizadas não apenas mudanças quantitativas, mas também qualitativas nos processos metabólicos. As principais indicações da nutrição parenteral são: 1) anomalias no desenvolvimento do trato gastrointestinal (atresia de esôfago, estenose pilórica e outras, pré e pós-operatório); 2) queimaduras e lesões da cavidade oral e faringe; 3) extensas queimaduras corporais; 4) peritonite; 5) íleo paralítico; 6) fístulas intestinais altas; 7) vômito indomável; 8) coma; 9) doenças graves acompanhadas de aumento de processos catabólicos e distúrbios metabólicos descompensados (sepse, formas graves de pneumonia); 10) atrofia e distrofia; 11) anorexia por neuroses. A nutrição parenteral deve ser realizada em condições de compensação de distúrbios volêmicos, hidroeletrolíticos, eliminação de distúrbios da microcirculação, hipoxemia e acidose metabólica. O princípio básico da nutrição parenteral é fornecer ao corpo uma quantidade adequada de energia e proteína. Para fins de nutrição parenteral, as seguintes soluções são usadas. Carboidratos: A droga mais aceitável usada em qualquer idade é a glicose. A proporção de carboidratos na dieta diária deve ser de pelo menos 50-60%. Para utilização completa, é necessário manter a taxa de administração, a glicose deve ser fornecida com ingredientes - insulina 1 unidade por 4 g, potássio, coenzimas envolvidas na utilização de energia: piridoxal fosfato, cocarboxilase, ácido lipóico e ATP - 0,5-1 mg / kg por dia por via intravenosa. Quando administrada adequadamente, a glicose altamente concentrada não causa diurese osmótica e aumento significativo dos níveis de açúcar no sangue. Para nutrição de nitrogênio, são usados hidrolisados de proteínas de alta qualidade (aminosol, aminona) ou soluções de aminoácidos cristalinos. Esses medicamentos combinam com sucesso aminoácidos essenciais e não essenciais, são pouco tóxicos e raramente causam uma reação alérgica. As doses de preparações de proteínas administradas dependem do grau de violação do metabolismo das proteínas. Com distúrbios compensados, a dose de proteína administrada é de 1 g/kg de peso corporal por dia. A descompensação do metabolismo proteico, manifestada por hipoproteinemia, diminuição da relação albumina-globulina, aumento da uréia na urina diária, requer a introdução de doses aumentadas de proteína (3-4 g/kg por dia) e terapia anticatabólica. Isso inclui hormônios anabólicos (retabolil, nerabolil - 25 mg por via intramuscular 1 vez em 5-7 dias), construção de um programa de nutrição parenteral no modo de hiperalimentação (140-150 kcal / kg de peso corporal por dia), inibidores de protease (kontrykal, trasylol 1000 U/kg por dia durante 5-7 dias). Para a assimilação adequada do material plástico, cada grama de nitrogênio introduzido deve ser fornecido com 200-220 kcal. As soluções de aminoácidos não devem ser administradas com soluções concentradas de glicose, pois formam misturas tóxicas. Contra-indicações relativas à introdução de aminoácidos: insuficiência renal e hepática, choque e hipóxia. Para corrigir o metabolismo da gordura e aumentar o teor calórico da nutrição parenteral, são usadas emulsões de gordura contendo ácidos graxos poliinsaturados. A gordura é o produto mais calórico, porém, para sua utilização, é necessário manter as doses ideais e a velocidade de administração. As emulsões de gordura não devem ser administradas juntamente com soluções concentradas de glicose poliiônica, bem como antes e depois delas. Contra-indicações para a introdução de emulsões de gordura: insuficiência hepática, lipemia, hipoxemia, condições de choque, síndrome trombo-hemorrágica, distúrbios da microcirculação, edema cerebral, diátese hemorrágica. Os dados necessários dos principais ingredientes para nutrição parenteral são fornecidos na Tabela 12 e na Tabela 13. Tabela 12 Doses, taxas, teor calórico dos principais ingredientes para nutrição parenteral
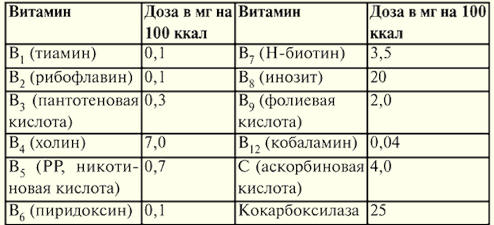
Ao prescrever a nutrição parenteral, é necessário introduzir doses ótimas de vitaminas que estão envolvidas em diversos processos metabólicos, sendo coenzimas nas reações de utilização de energia. Tabela 13 Doses de vitaminas (em mg por 100 kcal) necessárias durante a nutrição parenteral
O programa de nutrição parenteral, realizado em qualquer modalidade, deve ser elaborado em termos de uma proporção equilibrada de ingredientes. A proporção ideal de proteínas, gorduras e carboidratos é de 1: 1,8: 5,6. Para a quebra e inclusão de proteínas, gorduras e carboidratos no processo de síntese, é necessária uma certa quantidade de água. A relação entre a necessidade de água e o conteúdo calórico dos alimentos é de 1 ml H2O - 1 kcal (1:
Cálculo da necessidade de consumo de energia de repouso (ERP) de acordo com Harris-Benedict: Homens - EZP = 66,5 + 13,7 x peso, kg + 5 x altura, cm - 6,8 x idade (anos). Mulheres - EZP = 66,5 + 9,6 x peso, kg + 1,8 x altura, cm - 4,7 x idade (anos). O valor de EZP, determinado pela fórmula de Harris-Benedict, é em média 25 kcal/kg por dia. Após o cálculo, o fator de atividade física do paciente (PFA), o fator de atividade metabólica (FMA) com base no estado clínico e o fator de temperatura (TF) são selecionados, com a ajuda dos quais a necessidade energética (E) de um determinado paciente será determinado. O coeficiente para calcular FFA, FMA e TF é mostrado na Tabela 14. Tabela 14 Coeficiente para calcular FFA, FMA e TF
Para determinar o PE diário, o valor de EZP é multiplicado por FFA, FMA e TF. 3. Terapia de desintoxicação Na intoxicação grave, a terapia de desintoxicação ativa é necessária, visando a ligação e remoção de toxinas do corpo. Para isso, soluções de polivinilpirrolidona (neocompensan, gemodez) e gelatinol são mais frequentemente utilizadas, adsorvendo e neutralizando toxinas, que são então excretadas pelos rins. Essas soluções são administradas gota a gota em uma quantidade de 5-10 ml/kg de peso do paciente, adicionando-lhes vitamina C e solução de cloreto de potássio em uma quantidade mínima de 1 mmol/kg de peso corporal. Mafusol, que é um anti-hipoxante e antioxidante eficaz, também possui uma propriedade desintoxicante pronunciada. Além disso, melhora a microcirculação e as propriedades reológicas do sangue, o que também contribui para o efeito desintoxicante. Com vários envenenamentos, um dos métodos mais eficazes de desintoxicação é a diurese forçada. Líquidos intravenosos para diurese forçada são prescritos para graus graves de intoxicação e para os mais leves, quando o paciente se recusa a beber. As contra-indicações à diurese forçada são: insuficiência cardiovascular aguda e insuficiência renal aguda (anúria). A realização de diurese forçada requer uma contabilidade rigorosa do volume e composição quantitativa do fluido injetado, a nomeação oportuna de diuréticos, controle clínico e bioquímico claro. Como principal solução para carga hídrica, propõe-se: glicose 14,5 g; cloreto de sódio 1,2 g; bicarbonato de sódio 2,0 g; cloreto de potássio 2,2 g; água destilada até 1000 ml. Esta solução é isotônica, contém a quantidade necessária de bicarbonato de sódio, a concentração de potássio não excede a permitida e a proporção da concentração osmótica de glicose e sais é de 2: 1. Na fase inicial da diurese forçada, também é aconselhável introduzir soluções substitutivas do plasma e quaisquer soluções de desintoxicação: albumina 8-10 ml / kg, hemodez ou neocompensan 15-20 ml / kg, mafusol 8-10 ml / kg, refortan ou infucol 6-8 ml/kg kg, reopoliglicina 15-20 ml/kg. A quantidade total de soluções injetadas deve exceder aproximadamente a necessidade diária em 1,5 vezes. Autor: Kolesnikova M.A. << Voltar: Ventilação artificial dos pulmões
▪ Lei de seguros. Notas de aula
A existência de uma regra de entropia para o emaranhamento quântico foi comprovada
09.05.2024 Mini ar condicionado Sony Reon Pocket 5
09.05.2024 Energia do espaço para Starship
08.05.2024
▪ Monitor 3D Acer SpatialLabs View Pro 27 ▪ Supersteel modelado após osso humano ▪ Tecnologia de imagem tridimensional de células e tecidos sob a pele ▪ Grafeno nas naves espaciais do futuro
▪ seção do site Tecnologia infravermelha. Seleção de artigos ▪ artigo Cante louvores. expressão popular ▪ artigo Qual será o maior assassino da humanidade até 2030? Resposta detalhada ▪ artigo Loop perfeito. Dicas de viagem ▪ artigo Conversor para 144 MHz para rádio CB. Enciclopédia de rádio eletrônica e engenharia elétrica ▪ artigo Varinha mágica com lenços. Segredo do Foco
Página principal | Biblioteca | Artigos | Mapa do Site | Revisões do site www.diagrama.com.ua |






 Arabic
Arabic Bengali
Bengali Chinese
Chinese English
English French
French German
German Hebrew
Hebrew Hindi
Hindi Italian
Italian Japanese
Japanese Korean
Korean Malay
Malay Polish
Polish Portuguese
Portuguese Spanish
Spanish Turkish
Turkish Ukrainian
Ukrainian Vietnamese
Vietnamese



 Veja outros artigos seção
Veja outros artigos seção 